Carcinoma del Colon-Retto
Il carcinoma del colon retto rappresenta la seconda causa di morte per tumore. In Italia l’incidenza varia nelle diverse regioni da 30 a 53 nuovi casi l’anno ogni 100.000 abitanti; i pazienti deceduti per questa malattia sono circa 18.000 anno. Le proiezioni future ipotizzano sicuramente un progressivo aumento. Al momento attuale la riduzione della mortalità si può ottenere identificando e asportando la neoplasia in uno stadio precoce, tenendo bene a mente la sequenza di trasformazione polipo adenomatoso benigno – cancro colorettale. Risultano a tal proposito di fondamentale importanza la prevenzione primaria, la prevenzione secondaria, la diagnosi tempestiva, la sorveglianza dei soggetti a rischio e l’informazione della popolazione.
La prevenzione primaria
Al momento sono insufficienti ed alquanto discordanti le informazioni circa gli agenti eziologici responsabili della sequenza polipo adenomatoso benigno-cancro colorettale. Attualmente come prevenzione primaria disponibili dei generici consigli di igiene alimentare (riduzione globale degli alimenti ad alto apporto calorico ed aumento del consumo di alimenti ad alto contenuto di fibre e scorie ed adeguato apporto di acqua con la dieta).
La prevenzione secondaria
L’identificazione e l’asportazione endoscopica dei polipi adenomatosi interrompe la sequenza polipo-cancro colorettale, riducendo l’incidenza attesa del cancro colorettale, di circa l’80-90%. La colonscopia permette la visualizzazione di tutto il colon, l’identificazione e l’asportazione mediante strumenti dedicati di tutti i polipi e la possibilità di eseguire delle biopsie; tale esame endoscopico viene condotto in regime day surgery (ricovero al mattino e dimissione nelle prime ore della sera), in anestesia generale (l’anestesista eseguirà una neuroleptoanalgesia che non prevede l’intubazione del paziente che rimane in respiro spontaneo). Il paziente dovrà eseguire solo una preparazione di pulizia intestinale, il giorno che precede l’esame. L’esame risulta completamente indolore e non vi sono disturbi nel periodo post operatorio.
La diagnosi tempestiva
Gli individui che presentano sintomi di allarme per polipi adenomatosi e/o cancro colorettale, devono essere consigliati a sottoporsi ad accertamenti aventi come fine quello di identificare la neoplasia in tempo utile per una terapia efficace. I sintomi di allarme sono rappresentati da: rettorragie (fuoriuscita di sangue dall’ano), presenza di sangue e muco nelle feci, defecazione in più tempi ravvicinati e/o senso d’incompleta evacuazione, stipsi di recente insorgenza. I tests diagnostici prevedono sicuramente una preventiva ed accurata anamnesi con relativo esame obiettivo del paziente comprensiva dell’esplorazione digitale rettale, una pancolonscopia o una rettosigmoidoscopia più rx clisma opaco a doppio contrasto se non è possibile effettuare la colonscopia. I sintomi sopracitati, è bene precisare, non sono tipici esclusivamente delle neoplasie ma possono risultare un campanello d’allarme anche per patologie di tipo infiammatorio o funzionale. Ad ogni modo deve essere prevista sempre una diagnosi differenziale.
Sorveglianza Soggetti a rischio elevato per polipi adenomatosi (AD) e cancro colorettale (CCR)
Individui con due o più parenti di primo grado (genitori, fratelli, figli) affetti da CCR e/o AD: colonscopia o rettosigmoidoscopia e clisma dopio contrasto ogni 5 anni con inizio dai 50 anni.
Pazienti già operati per CCR o AD: colonscopia dopo un anno dall’intervento: se normale se libero da AD, successiva colonscopia ogni 3 anni.
Pazienti con lunga storia di estesa colite ulcerosa o malattia di Crohn: colonscopia ogni tre anni per sorprendere eventuale displasia (inizio trasformazione maligna), fattore di rischio per CCR.
Screening sulla popolazione
Circa l’80% dei nuovi casi di CCR, si hanno in soggetti asintomatici ed in assenza di fattori di rischio conosciuti. L’incidenza aumenta con l’età, pertanto in soggetti con età superiore ai 50 anni, dovrebbe essere proposta l’esecuzione di una pancolonscopia, con l’obiettivo di identificare individui con carcinoma colorettale o polipi adenomatosi.
Gestione Mininvasiva delle Complicanze
Utilizzo dell’Endosponge nel trattamento mininvasivo delle deiscenze anastomiche colorettali
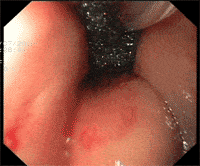
Le deiscenze anastomotiche dopo resezione anteriore del retto rappresentano la complicanza più importante e la principale causa di mortalità e morbilità. L’incidenza di tale complicanza varia tra il 3 e il 19% ed è associata a una percentuale di mortalità tra il 6 e il 22% con il rischio di stomia permanente stimato tra il 10 e il 100% dei casi1,2.
Le opzioni terapeutiche per il trattamento delle deiscenze anastomotiche variano ampiamente a seconda dell’estensione e della severità del quadro clinico, del timing diagnostico, della presenza ed efficacia del drenaggio e delle condizioni generali del paziente.
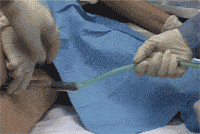
Un metodo innovativo è rappresentato dalla vacuum terapia endoluminale per via endoscopica con Endosponge, un metodo non chirurgico per il trattamento delle deiscenze anastomotiche endoscopicamente accessibili nella porzione inferiore del retto. La terapia endoluminale in aspirazione con Endosponge è un metodo endoscopico innovativo per il trattamento delle deiscenze anstomotiche extraperitoneali a seguito di interventi di resezione anteriore bassa o deiscenza del moncone di Hartmann nell’area della piccola pelvi, ad uno stadio precoce e senza necessità di reintervento.
Il kit completo distribuito dalla Braun Biosurgical Sharing Expertise è composto da: endosponge-spugna di poliuretano collegata ad un tubo in pvc, un tubo di introduzione, un introduttore, un kit di lavaggio.
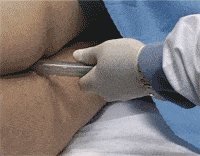
Il metodo consiste nell’introdurre l’endosponge nella cavità ascessuale, previa esplorazione endoscopica, con successivo collegamento ad un aspiratore a vuoto variabile per ottenere un efficace drenaggio della cavità. Prima dell’inserimento la cavità viene irrigata con soluzione di Ringer e misurata (lunghezza e diametro) per determinare la dimensione esatta della spugna da utilizzare con la finalità di ottenere il riempimento completo della cavità senza contatto con la mucosa indenne. In caso di cavità ascessuali ampie è possibile il posizionamento di più spugne.
La spugna viene quindi inserita nella cavità per via endoscopica mediante l’utilizzo del tubo di introduzione e dell’introduttore. La spugna viene collegata mediante tubo a Y con un flacone aspiratore a vuoto variabile (Redyrob Trans Plus® bottle) e sostituita ogni 48-72 ore, per evitare la crescita di tessuto di granulazione con adesione dell’endosponge alla cavità ascessuale, fino alla guarigione completa.
Endosponge
Deiscenze anastomiche colorettali